Epilepsia
Etioloxía
A etioloxía da epilepsia é complexa e pode incluír:
Factores xenéticos: algúns tipos de epilepsia están asociados con mutacións xenéticas ou factores hereditarios.
Dano cerebral: dano estrutural ao cerebro como traumatismo craneal, accidente vascular cerebral, tumores cerebrais, etc.
Anomalías no desenvolvemento do sistema nervioso: o desenvolvemento anormal do cerebro pode provocar epilepsia.
Trastornos metabólicos: enfermidades metabólicas como hipoglucemia, uremia, etc., poden desencadear epilepsia.
Infeccións: infeccións do sistema nervioso central como meninxite, encefalite, etc.
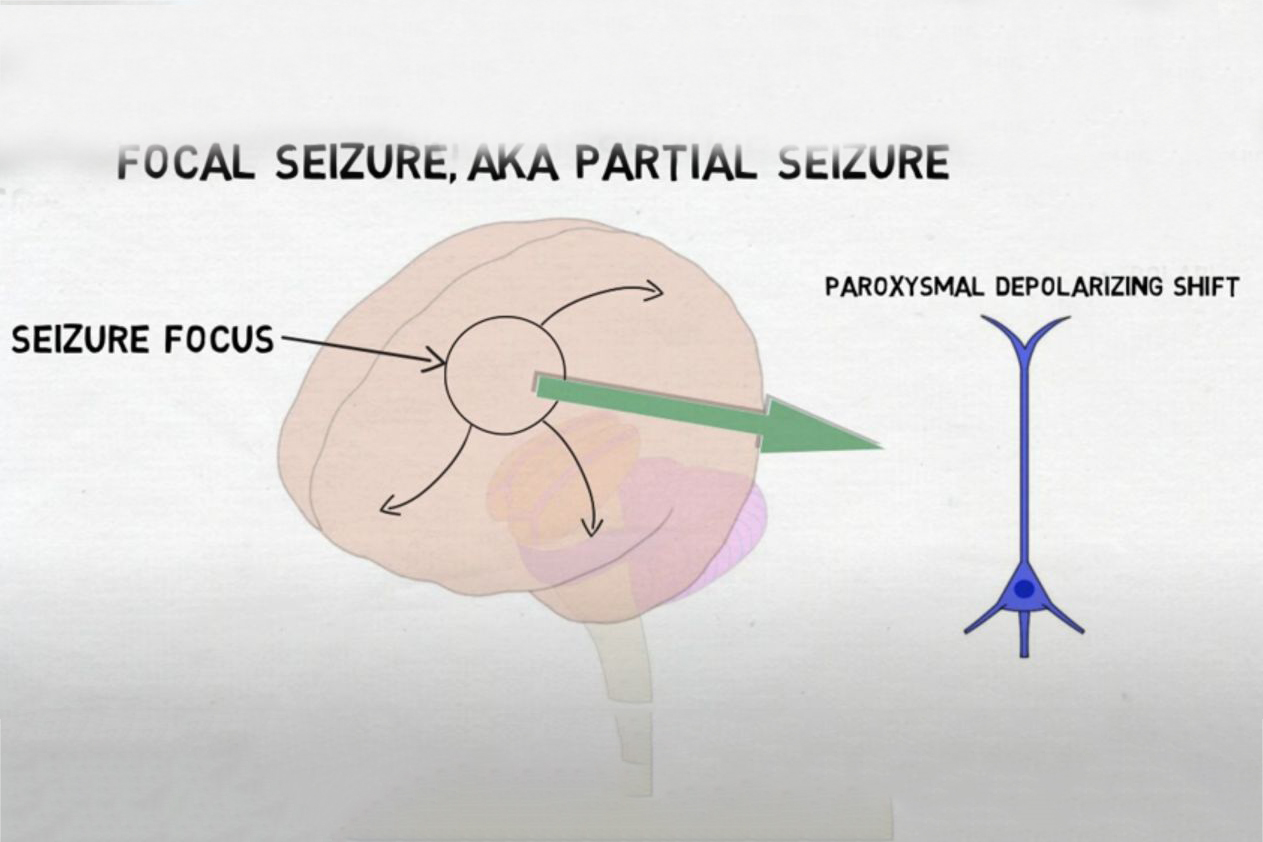
Manifestación clínica
O síntoma principal da epilepsia son as convulsións, pero os diferentes tipos de epilepsia poden presentar síntomas clínicos variados. As crises epilépticas típicas inclúen:
Convulsións parciais: afectando só a unha rexión específica do cerebro, os pacientes poden experimentar espasmos musculares localizados, trastornos sensoriais, etc.
Convulsións xeneralizadas: afectando a todo o cerebro, os pacientes poden presentar perda de coñecemento, convulsións xeneralizadas, etc.
Diagnóstico
Diagnóstico da epilepsia
Determinar se se trata de epilepsia require entrevistas detalladas co paciente, familiares, colegas ou outras testemuñas oculares, co obxectivo de reunir un historial completo de convulsións. O exame electroencefalográfico (EEG) é fundamental no diagnóstico de crises epilépticas e na clasificación da epilepsia. Todos os casos sospeitosos de epilepsia deben ser sometidos a un exame EEG. Cabe destacar que os EEG convencionais presentan unha baixa taxa de anomalías, ao redor do 10% ao 30%. Non obstante, os EEG estandarizados, debido ao tempo de gravación prolongado e a varias probas de provocación, especialmente a indución do sono, complementados ocasionalmente con gravacións de electrodos esfenoidais, aumentan significativamente a taxa de detección de descargas epilépticas, aumentando a taxa de positividade a aproximadamente o 80% e mellorando notablemente a precisión da epilepsia. diagnóstico.
Tipos de convulsións epilépticas
A determinación do tipo de convulsión depende principalmente da historia clínica detallada e exames de EEG estandarizados, complementados por monitorización de EEG por vídeo se é necesario.
Etioloxía da epilepsia
Despois de confirmar o diagnóstico de epilepsia, débense facer esforzos para identificar as súas causas. Indagar sobre os antecedentes familiares, as condicións de nacemento e desenvolvemento, calquera historial de encefalite, meninxite, traumatismo craneal, etc., durante a historia clínica é crucial. Ademais, selecciónanse exames relevantes como resonancia magnética, TC, glicosa no sangue, calcio, probas de líquido cefalorraquídeo, etc., para determinar aínda máis as causas.
Diagnóstico diferencial
Clínicamente, existen varios tipos de eventos episódicos, incluíndo eventos epilépticos e non epilépticos. Os eventos non epilépticos poden ocorrer en todos os grupos de idade. Os eventos non epilépticos abarcan varias condicións, algunhas son afeccións patolóxicas como síncope, ataques isquémicos transitorios (AIT), trastornos do movemento reflexo, trastornos do sono, tics múltiples, xaquecas, mentres que outros son fenómenos fisiolóxicos como períodos de retención da respiración, trastornos relacionados co sono. espasmos musculares, terrores nocturnos, etc. No proceso de diagnóstico diferencial, as indagacións detalladas sobre a historia dos episodios son fundamentais para atopar a causa. Ademais, o EEG, especialmente a vixilancia EEG de vídeo, xoga un papel crucial na distinción dos eventos epilépticos dos non epilépticos. Para os casos difíciles de diagnóstico, recoméndase a derivación a un especialista.